1- Quais as possíveis causas das lesões do paciente?
2- Quais as indicações e contraindicações de vacinação contra varicela em infectado pelo HIV?
3- Qual seria a sua conduta?
Paciente HIV+, em uso de TDF + 3TC + EFZ (nadir de CD4+ em torno de 64 cel/mm3), com carga viral indedectável e CD4 397 em agosto/14. Tinha sorologia negativa para varicela, sendo encaminhado para vacinação. Ele tomou a vacina em 14/10 e começou a apresentar sintomas em 03/11, ou seja, 21 dias após (Obs: tempo máximo de incubação em imunocompetentes, que vai de 10 a 21 dias, com média de 14 dias. Em "imunodeprimidos" - o CD4 dele era de 397 em agosto - o período de incubação pode ser menor, assim como nos casos de varicela vacinal, onde já existe nível sérico de viremia 6h após a administração da vacina).
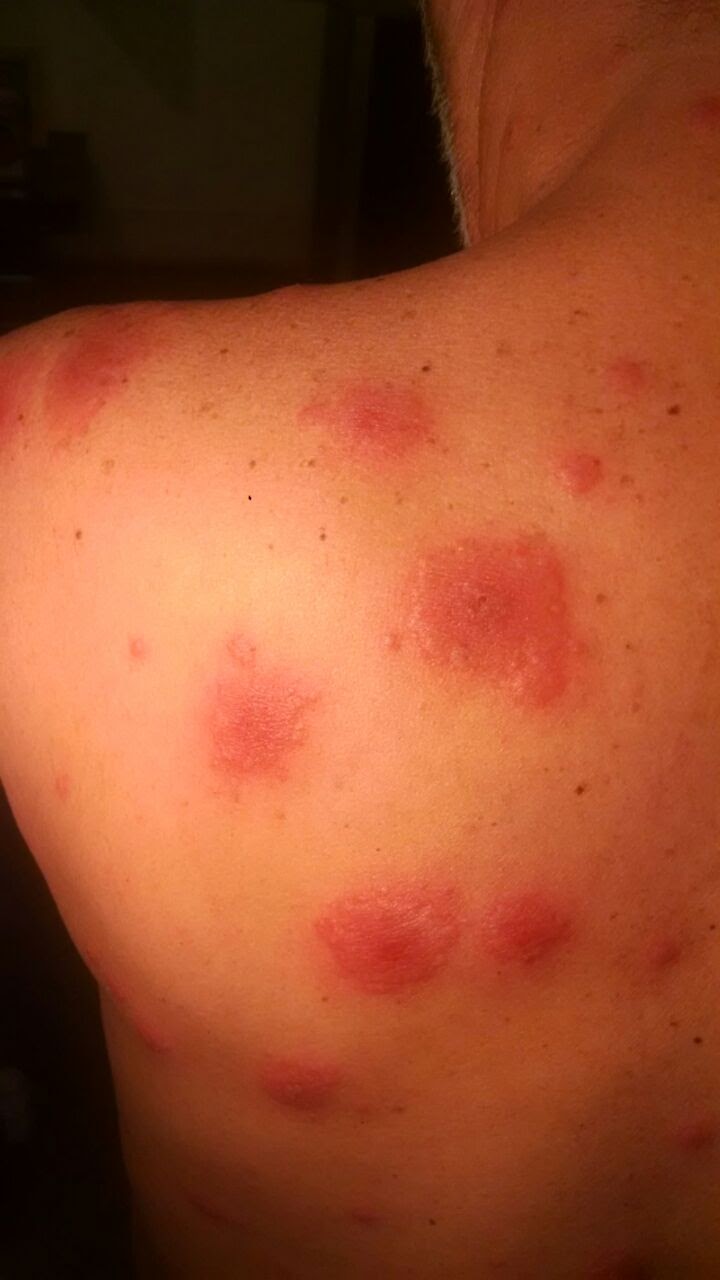
Primeiro dia de doença (03/11): acordou indisposto e com essas lesões (fotos Dia 1):
Fotos do dia 02- a evolução encontra-se nos comentários do dia 12/01/15
Calendário Vacinal para Adultos CDC.
Fotos do dia 4 de evolução: a evolução está nos comentários do dia 19/01/15
Resposta após o início de corticóide:
22/01/15 Com 15 dias de corticóide (agora em dias alternados)


.jpg)
.jpg)







.jpg)













.jpg)
.jpg)
.jpg)
.jpg)

No mesmo dia iniciou valaciclovir. Com menos de 24 horas do início do antiviral ele teve febre e as lesões progrediram.
ResponderExcluirE agora? Vocês concordam com a conduta tomada?
Acham que se trata de herpes pós vacinal?
Eu acho que pode ser varicela vacinal, sim. Tem história epidemiológica compatível, apesar do longo período de incubação. A vacina atenuada como fonte justificaria um quadro com número menor de lesões do que o habitualmente visto.
ResponderExcluirAcho que valeria a pena solicitar novos exames sorológicos com 7 dias após o início do quadro. E também vale a pena PCR, caso seja possível (seria o melhor exame para confirmação diagnóstica).
Eu fiquei curioso com relação à piora após o valaciclovir. Piorou muito?
Vale a pena lembrar que entricitabina/tenofovir interagem com valaciclovir. Um piora a toxicidade do outro pela diminuição do clearence renal. Não sei de cabeça se o mesmo se aplica a lamivudina.
Também fiquei curioso com relação ao tempo de TARV. Esse CD4 foi o primeiro acima de 350? Fica a pergunta: Pacientes com rápida recuperação imunológica, mesmo sem sind. de recuperação imune, tem maior risco de ter varicela? Tentarei fazer um levantamento em breve. Acompanharei com interesse o restante do caso. Não discordo da conduta tomada pelo médico assistente.
Dando seguimento ao caso. Sobre a sua pergunta do CD4 vamos ter que esperar a resposta do responsável pelo caso.
ResponderExcluirEntão: no segundo dia teve um pico febril de 39 graus e notou piora das lesões. Vou tentar colocar as fotos no comentário, mas não estou conseguindo. Se não conseguir, vou postar lá em cima no caso clínico.
A partir do terceiro dia, melhorou o estado geral, não fez mais febre e não surgiram novas lesões.
O médico assistente ligou para o CRIE-Rocha Maia para saber se precisava notificar o EA de varicela do paciente. Segundo o pessoal do CRIE, eles só notificam quando o intervalo entre vacinação e doença ocorre com menos de 14 dias. A hipótese diagnóstica para este caso foi de que houve falha vacinal (o que ocorre em até 30% dos casos) e que provavelmente o paciente se expôs a alguém virêmico após a data da vacina, já que o período de 21 dias entre vacina/doença fala contra essa exposição ter ocorrido antes. A vacina neste caso também não pareceu protegê-lo ou abrandar o quadro clínico, já que também pode ser usada como profilaxia pós-exposição se aplicada em até 3 a 5 dias após a exposição (pelo raciocínio, no caso dele foi aplicada antes da exposição). Este fato também corrobora para a hipótese de falha vacinal.
No entanto, procurou no livro e lá é dito que em caso de varicela vacinal, o período de incubação pode ser mais longo, até 28 dias! (em quem eu acreditar???).
Qual o seu parecer?
Para Recordar: Guia de Vigilância Epidemiológica
ResponderExcluirfile:///C:/Users/T%C3%A2nia%20Vergara/Downloads/guia_vigilancia_epidemio_2010_web.pdf
Agente etiológico - É um vírus RNA. Vírus varicella-zoster (VVZ), família Herpetoviridae.
Modo de transmissão
Pessoa a pessoa, através de contato direto ou de secreções respiratórias (disseminação aérea
de partículas virais/aerossóis) e, raramente, através de contato com lesões de pele. Indiretamente
é transmitida através de objetos contaminados com secreções de vesículas e membranas mucosas de pacientes infectados.
Período de incubação
Entre 14 a 16 dias, podendo variar entre 10 a 20 dias após o contato. Pode ser mais curto em pacientes imunodeprimidos e mais longo após imunização passiva.
Notificação
A ocorrência de casos suspeitos de varicela não requer notificação e investigação por não se tratar
de doença de notificação compulsória. Na situação de surto, a notificação deve ser realizada através do
módulo de notificação de surtos do Sistema de Informação de Agravos de Notificação (Sinan).
Situações especiais em que deve ser indicada a vacina contra a varicela, de acordo
com as orientações dos Centros de Referências de Imunobiológicos Especiais (CRIE)
• Pacientes imunocomprometidos (leucemia linfocítica aguda e tumores sólidos em remissão,
pelo menos, 12 meses), desde que apresentem resultado maior ou igual a 1.200 linfó-
citos/mm3
, sem radioterapia; caso esteja em quimioterapia, suspendê-la por 7 dias antes e 7
dias depois da vacinação.
• Pessoas suscetíveis à doença, candidatos a transplante de órgãos (fígado, rim, coração, pulmão
e outros órgãos sólidos), pelo menos 3 semanas antes do ato cirúrgico.
• Profissionais de saúde, familiares suscetíveis à doença, imunocompetentes que estejam em
convívio comunitário ou hospitalar com imunocomprometidos.
• Suscetíveis à doença, imunocompetentes, no momento da internação em enfermaria onde
haja caso de varicela.
• HIV positivos, assintomáticos ou oligossintomáticos.
Vou colocar o PDF para todos no email.
Achei ótimo colocarmos este caso porque nos dá a oportunidade de lembrarmos da importância das vacinas em pacientes infectados pelo HIV. Se o paciente não tem história de ter sido vacinado, não tem anticorpo detectável e tem CD4 acima de 200, ele pode ser vacinado para varicela (2 doses). Vou colocar acima o calendário vacinal para adultos do CDC, que inclui as indicações de vacina para pacientes infectados pelo HIV, com CD4 > ou < 200/mm3.
ResponderExcluirVamos continuar.
ResponderExcluirGente: vocês estão muito tímidos para comentar. Este caso é muito interessante e será submetido para um congresso internacional importante. Estão tendo a oportunidade de discutir em primeira mão. Vamos lá, animem-se.
Vou colocar novas fotos do paciente.
Outra hipótese diagnóstica surgiu e foi solicitada biópsia. Diante da nova hipótese foi tomada uma conduta terapêutica.
Vamos lá: pensar e escrever.
Tania, acho que uma outra possibilidade seria um eritema multiforme. São descritos casos de eritema multiforme após ou antes do surgimento de infecções herpéticas e de outras infecções tb. Trataria com corticoterapia sistêmica , prednisona 40mg/dia por 7 dias e ir acompanhando e reduzindo a dose.
ResponderExcluirLeonardo Zhacarias
Obrigada, Leo. Importante ter a opinião de especialistas em alguns casos.
ResponderExcluirBj
Sugestão de leitura:
ResponderExcluirMandei prara o grupo por email em word
Acesso em
http://emedicine.medscape.com/article/1122915-overview
OI Tania, tem alguns detalhes nas lesões, principalmente nas de no. 10 a 15 que falam contra uma varicela vacinal. Na varicela temos lesões em vários estágios: máculas, pápulas, vesículas, e crostas, ao mesmo tempo, o que não é observado desde o início. As coleções líquidas parecem bolhas e não vesículas, e as lesões do dorso evoluíram para placas eritematosas de contornos elevados que parecem ter necrose central, isso lembra muito com as lesões em alvo que vemos no eritema polimorfo e farmacodermias. tem resultado da biópsia?
ResponderExcluirBeijos,Márcio Serra
Olá a todos!
ResponderExcluirDeve ter havido algum problema no Blog, pois eu havia respondido a pergunta do Rodrigo Lins no mesmo dia em que ela foi feita e publicado “com sucesso”, mas por algum motivo ela não apareceu... Bom, vamos lá:
- O paciente recebeu o resultado da sorologia anti-HIV+ em janeiro/2014 e no mesmo mês coletou exames para contagem de CD4+ e Carga Viral do HIV-1, que mostraram valores de 123 cel/mm³ (7.3%) e 2.363.829 cp/ml (6.37 log10), respectivamente.
- Iniciou TARV com TDF/3TC/EFZ em 07/Fev/2014 (Genotipagem pré-TARV com Subtipo B, sem mutações de resistência para TR e Pr) + SMX-TMP profilático, em dose diária. Os exames de seguimento após o início de TARV mostraram:
10/03/14 (1° mês)- CD4 212/mm3 (16,5%), CV 4554 cp/ml (3,66 log)
22/05/14 (2° mês)- CD4 247/mm3 (17%), CV 747 (2,87 log)
22/08/14 (6° mês)- CD4 397/mm3 (18,6%), CV indetectável
- Tomou a 1ª dose da vacina contra varicela em 14/10/14, juntamente com a 1ª dose da MMR. Quatro dias antes, também havia tomado a 1ª dose da Pneumo-23. Todas estas vacinas foram indicadas de acordo com os protocolos vigentes de imunização em adultos com HIV e também pela atividade profissional de risco do paciente, uma vez que possuía sorologias negativas para Varicela e Caxumba.
- Como já foi dito, nosso foco no diagnóstico ficou inicialmente em varicela (pós-vacinal ou não, dado o período de incubação limítrofe após a vacinação) devido ao aspecto das lesões no início do quadro, mas vale lembrar que ele também havia tomado outras vacinas no mesmo período. Respondendo à pergunta do Rodrigo, procurei checar se na FioCruz havia algum laboratório que pudesse realizar o PCR no sangue do paciente, à procura da cepa vacinal OKA do varicela zoster vírus, mas não obtive retorno. Acabei não insistindo, pois nos dias subsequentes as lesões foram mudando de aspecto e falando mais a favor de outra doença, já descrita na literatura como relacionada às vacinas anti-pneumocócica, BCG, anti-influenza e até mesmo após varicela doença (mas não pós-vacinal). Mesmo assim, a terapia com Valaciclovir foi mantida até o 10º dia.
- Seus últimos exames, coletados agora em 16/Jan/15 (após o início do quadro, que foi em novembro e o tratamento para esta condição), mostraram CD4+ 468 cel/mm³ (18.4%) e Carga Viral não detectada, corroborando os resultados prévios de 22/Ago/14 (tabela) quanto à recuperação imunológica satisfatória.
E aí, mais alguém se arrisca na(s) hipótese(s) diagnóstica(s)?
Abraço,
Márcio Fernandes.
Foi feita biopsia de alguma lesão?
ResponderExcluirAbraço
Rodrigo Molina
Estamos pensando em sind de Sweet..
ResponderExcluirRoger Levy e Luna Azulay
Discutido o caso com a Dermatologista, que aventou a possibilidade de Síndrome de Sweet (as lesões "pseudo vesiculosas" são muito sugestivas, segundo a mesma). Outros achados sugestivos incluem eosinofilia ao hemograma, sobretudo no período febril, que foi apenas no segundo dia de doença do paciente (Sweet = dermatose neutrofilica febril aguda).
ResponderExcluirSubmetido a biópsia cutânea em 07/11 e iniciada corticoterapia com Prednisona (1mg/kg) no mesmo dia. A terapia com Valaciclovir foi mantida até o décimo dia.
Evoluiu com melhora evolutiva das lesões, já na primeira semana de tratamento (fotos Dia 15). A histopatologia confirmou Sweet, mas o hemograma não mostrou eosinofilia. A principal hipótese foi de Sweet pós-vacinal).
Vou postar as fotos da evolução do caso no caso clínico.
Laudo do exame histopatológico: infiltraçào inflamatória mista na derme superficial e profunda com numerosos neutrófilos e pronunciado edema da derme papilar. Conclusão: síndrome de sweet.
ResponderExcluirParabenizo ao Dr. Márcio Fernandes e a Dra Beatriz Trope, dermatologista que assessorou o caso.
ResponderExcluir